Homem de 45 anos procurou pronto-atendimento com história de náuseas, vômitos e distensão abdominal há 2 dias. Não
elimina flatos ou fezes desde então. Foi submetido a uma laparotomia exploradora aos 40 anos por ferimento abdominal
por arma de fogo (FAF). Foi uma operação extensa, segundo relato do paciente, em que foi removido mais de 1 metro de
intestino delgado. Ao exame físico: em regular estado geral, um pouco desidratado, PA: 110 x 80 mmHg, FC: 85 bpm, RHA
aumentados, abdome globoso, timpânico, globalmente doloroso, sem sinais de peritonite. Apresenta RX abdome (posição
supina e ortostática) a seguir.
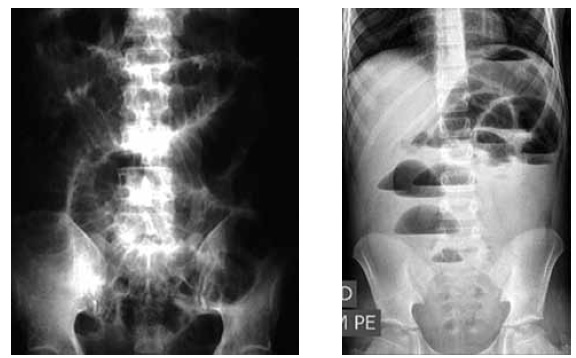
Qual o diagnóstico sindrômico e etiológico mais provável e a conduta inicial mais indicada?
