Questões de Concurso
Sobre cardiologia e alterações vasculares em medicina
Foram encontradas 10.631 questões
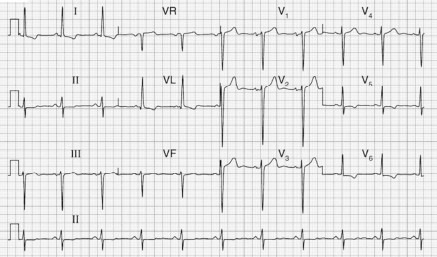
Uma paciente de 29 anos de idade, assintomática, compareceu ao ambulatório para consulta de rotina. Ela relatou histórico de cardite reumática aos oito anos de idade e negou outros problemas de saúde. Ao exame físico apresentava FC de 68 bpm, PA de 110 mmHg x 60 mmHg, com bulhas rítmicas normofonéticas em dois tempos com sopro holossistólico, grau ++++/6+ no 5o espaço intercostal à esquerda, irradiando para axila esquerda. Não foram detectadas outras anormalidades significativas. O resultado do ECG é apresentado a seguir.
Enquanto aguardava a consulta de retorno, a paciente precisou ir à emergência devido a palpitações. Ela relatou que as palpitações haviam iniciado quatro dias antes e eram acompanhadas de cansaço aos grandes esforços. Ela estava hemodinamicamente normal e não havia mudanças significativas do exame físico prévio. Segue o resultado do ECG realizado no pronto-socorro, figura I, e a ampliação da última linha do ECG, na figura II.
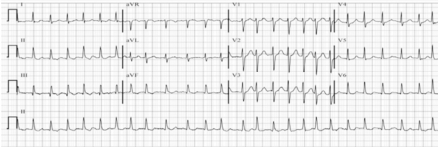
figura I
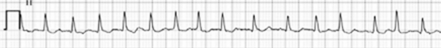
figura II
A respeito do caso clínico precedente, julgue o item subsecutivo.
A dilatação atrial foi o provável mecanismo para
o surgimento da arritmia que levou a paciente à emergência.
Uma paciente de 29 anos de idade, assintomática, compareceu ao ambulatório para consulta de rotina. Ela relatou histórico de cardite reumática aos oito anos de idade e negou outros problemas de saúde. Ao exame físico apresentava FC de 68 bpm, PA de 110 mmHg x 60 mmHg, com bulhas rítmicas normofonéticas em dois tempos com sopro holossistólico, grau ++++/6+ no 5o espaço intercostal à esquerda, irradiando para axila esquerda. Não foram detectadas outras anormalidades significativas. O resultado do ECG é apresentado a seguir.

Enquanto aguardava a consulta de retorno, a paciente precisou ir à emergência devido a palpitações. Ela relatou que as palpitações haviam iniciado quatro dias antes e eram acompanhadas de cansaço aos grandes esforços. Ela estava hemodinamicamente normal e não havia mudanças significativas do exame físico prévio. Segue o resultado do ECG realizado no pronto-socorro, figura I, e a ampliação da última linha do ECG, na figura II.

figura I

figura II
A respeito do caso clínico precedente, julgue o item subsecutivo.
Na consulta ambulatorial, o ecocardiograma com doppler
colorido está indicado para a confirmação diagnóstica e o
estabelecimento da conduta apropriada.
Uma paciente de 29 anos de idade, assintomática, compareceu ao ambulatório para consulta de rotina. Ela relatou histórico de cardite reumática aos oito anos de idade e negou outros problemas de saúde. Ao exame físico apresentava FC de 68 bpm, PA de 110 mmHg x 60 mmHg, com bulhas rítmicas normofonéticas em dois tempos com sopro holossistólico, grau ++++/6+ no 5o espaço intercostal à esquerda, irradiando para axila esquerda. Não foram detectadas outras anormalidades significativas. O resultado do ECG é apresentado a seguir.

Enquanto aguardava a consulta de retorno, a paciente precisou ir à emergência devido a palpitações. Ela relatou que as palpitações haviam iniciado quatro dias antes e eram acompanhadas de cansaço aos grandes esforços. Ela estava hemodinamicamente normal e não havia mudanças significativas do exame físico prévio. Segue o resultado do ECG realizado no pronto-socorro, figura I, e a ampliação da última linha do ECG, na figura II.

figura I

figura II
A respeito do caso clínico precedente, julgue o item subsecutivo.
Trata-se de um caso de insuficiência valvar mitral.
Um paciente previamente hígido de 42 anos de idade compareceu ao pronto-socorro com queixa de vertigem incapacitante associada a náuseas havia dois dias. Apresentava-se hemodinamicamente normal e observou-se um nistagmo horizontal unidirecional, com piora dos sintomas aos movimentos da cabeça. Não foram observadas ou relatadas outras anormalidades significativas.
A respeito desse caso clínico, julgue o item seguinte.
O quadro clínico é indicativo de uma causa periférica.
Um paciente de 69 anos de idade com histórico de hipertensão e hiperlipidemia foi atendido no pronto-socorro queixando-se de precordialgia ao repouso havia uma hora, associada a náuseas e sudorese. A dor era opressiva, subesternal e com irradiação para ambos os ombros. Ele percebeu que a dor melhorava parcialmentte ao decúbito lateral esquerdo. Ao exame físico, apresentava-se hemodinamicamente normal e sem anormalidades significativas. O ECG realizado na admissão é apresentado a seguir.
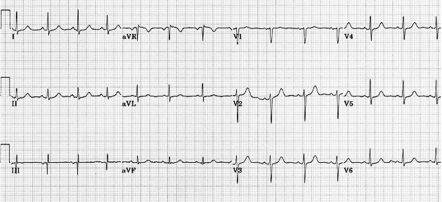
Considerando esse caso clínico, a imagem apresentada e aspectos a eles relacionados, julgue o item que se segue.
O quadro atual deve-se ao desequilíbrio entre a oferta e a
demanda de oxigênio pelo miocárdio, não tendo relação
direta com aterotrombose coronariana.
Um paciente de 69 anos de idade com histórico de hipertensão e hiperlipidemia foi atendido no pronto-socorro queixando-se de precordialgia ao repouso havia uma hora, associada a náuseas e sudorese. A dor era opressiva, subesternal e com irradiação para ambos os ombros. Ele percebeu que a dor melhorava parcialmentte ao decúbito lateral esquerdo. Ao exame físico, apresentava-se hemodinamicamente normal e sem anormalidades significativas. O ECG realizado na admissão é apresentado a seguir.

Considerando esse caso clínico, a imagem apresentada e aspectos a eles relacionados, julgue o item que se segue.
O eventual resultado normal da troponina ultrassensível na
admissão confirmará o diagnóstico de angina instável.
Um paciente de 69 anos de idade com histórico de hipertensão e hiperlipidemia foi atendido no pronto-socorro queixando-se de precordialgia ao repouso havia uma hora, associada a náuseas e sudorese. A dor era opressiva, subesternal e com irradiação para ambos os ombros. Ele percebeu que a dor melhorava parcialmentte ao decúbito lateral esquerdo. Ao exame físico, apresentava-se hemodinamicamente normal e sem anormalidades significativas. O ECG realizado na admissão é apresentado a seguir.

Considerando esse caso clínico, a imagem apresentada e aspectos a eles relacionados, julgue o item que se segue.
A melhora da dor ao decúbito lateral esquerdo está
relacionada a aumento da probabilidade de síndrome
coronariana aguda.
Um paciente, de 61 anos de idade e com antecedente de hipertensão arterial havia 15 anos, compareceu ao ambulatório com queixa de dispneia. Havia dois anos, iniciou um quadro de dispneia progressiva, inicialmente aos esforços maiores que os habituais; nas últimas duas semanas, evoluiu para dispneia aos pequenos esforços. Relatou uso regular de enalapril, espironolactona e carvedilol nas doses máximas preconizadas Ao exame físico, apresentava-se com extremidades quentes, normocorado, frequência cardíaca (FC) de 108 bpm, pressão arterial (PA) de 116 mmHg × 72 mmHg, turgência jugular a 45º, saturação de O2 (em ar ambiente) de 93% e estertores crepitantes em bases pulmonares bilateralmente. O ictus cordis era propulsivo no 6.º EICE linha axilar anterior, ritmo cardíaco regular em galope (presença de terceira bulha) e sem sopros. Adicionalmente, notou-se refluxo hepatojugular e edema de membros inferiores na região maleolar bilateralmente. Observou-se hemoglobina 11,5g/dL; hematócrito 33 %; ferritina sérica 88 mg/L, saturação da transferrina 18%, volume corpuscular médio 86 fL e creatinina de 1,6 mg/dl. Os demais exames laboratoriais não revelaram outras anormalidades significativas. O ecocardiograma revelou fração de ejeção de 38%.
Com relação ao caso clínico descrito e aspectos a ele
relacionados, julgue o próximo item conforme a Diretriz
Brasileira de Insuficiência Cardíaca Crônica e Aguda.
Um paciente, de 61 anos de idade e com antecedente de hipertensão arterial havia 15 anos, compareceu ao ambulatório com queixa de dispneia. Havia dois anos, iniciou um quadro de dispneia progressiva, inicialmente aos esforços maiores que os habituais; nas últimas duas semanas, evoluiu para dispneia aos pequenos esforços. Relatou uso regular de enalapril, espironolactona e carvedilol nas doses máximas preconizadas Ao exame físico, apresentava-se com extremidades quentes, normocorado, frequência cardíaca (FC) de 108 bpm, pressão arterial (PA) de 116 mmHg × 72 mmHg, turgência jugular a 45º, saturação de O2 (em ar ambiente) de 93% e estertores crepitantes em bases pulmonares bilateralmente. O ictus cordis era propulsivo no 6.º EICE linha axilar anterior, ritmo cardíaco regular em galope (presença de terceira bulha) e sem sopros. Adicionalmente, notou-se refluxo hepatojugular e edema de membros inferiores na região maleolar bilateralmente. Observou-se hemoglobina 11,5g/dL; hematócrito 33 %; ferritina sérica 88 mg/L, saturação da transferrina 18%, volume corpuscular médio 86 fL e creatinina de 1,6 mg/dl. Os demais exames laboratoriais não revelaram outras anormalidades significativas. O ecocardiograma revelou fração de ejeção de 38%.
Com relação ao caso clínico descrito e aspectos a ele
relacionados, julgue o próximo item conforme a Diretriz
Brasileira de Insuficiência Cardíaca Crônica e Aguda.
Um paciente, de 61 anos de idade e com antecedente de hipertensão arterial havia 15 anos, compareceu ao ambulatório com queixa de dispneia. Havia dois anos, iniciou um quadro de dispneia progressiva, inicialmente aos esforços maiores que os habituais; nas últimas duas semanas, evoluiu para dispneia aos pequenos esforços. Relatou uso regular de enalapril, espironolactona e carvedilol nas doses máximas preconizadas Ao exame físico, apresentava-se com extremidades quentes, normocorado, frequência cardíaca (FC) de 108 bpm, pressão arterial (PA) de 116 mmHg × 72 mmHg, turgência jugular a 45º, saturação de O2 (em ar ambiente) de 93% e estertores crepitantes em bases pulmonares bilateralmente. O ictus cordis era propulsivo no 6.º EICE linha axilar anterior, ritmo cardíaco regular em galope (presença de terceira bulha) e sem sopros. Adicionalmente, notou-se refluxo hepatojugular e edema de membros inferiores na região maleolar bilateralmente. Observou-se hemoglobina 11,5g/dL; hematócrito 33 %; ferritina sérica 88 mg/L, saturação da transferrina 18%, volume corpuscular médio 86 fL e creatinina de 1,6 mg/dl. Os demais exames laboratoriais não revelaram outras anormalidades significativas. O ecocardiograma revelou fração de ejeção de 38%.
Com relação ao caso clínico descrito e aspectos a ele
relacionados, julgue o próximo item conforme a Diretriz
Brasileira de Insuficiência Cardíaca Crônica e Aguda.
Um paciente, de 61 anos de idade e com antecedente de hipertensão arterial havia 15 anos, compareceu ao ambulatório com queixa de dispneia. Havia dois anos, iniciou um quadro de dispneia progressiva, inicialmente aos esforços maiores que os habituais; nas últimas duas semanas, evoluiu para dispneia aos pequenos esforços. Relatou uso regular de enalapril, espironolactona e carvedilol nas doses máximas preconizadas Ao exame físico, apresentava-se com extremidades quentes, normocorado, frequência cardíaca (FC) de 108 bpm, pressão arterial (PA) de 116 mmHg × 72 mmHg, turgência jugular a 45º, saturação de O2 (em ar ambiente) de 93% e estertores crepitantes em bases pulmonares bilateralmente. O ictus cordis era propulsivo no 6.º EICE linha axilar anterior, ritmo cardíaco regular em galope (presença de terceira bulha) e sem sopros. Adicionalmente, notou-se refluxo hepatojugular e edema de membros inferiores na região maleolar bilateralmente. Observou-se hemoglobina 11,5g/dL; hematócrito 33 %; ferritina sérica 88 mg/L, saturação da transferrina 18%, volume corpuscular médio 86 fL e creatinina de 1,6 mg/dl. Os demais exames laboratoriais não revelaram outras anormalidades significativas. O ecocardiograma revelou fração de ejeção de 38%.
Com relação ao caso clínico descrito e aspectos a ele
relacionados, julgue o próximo item conforme a Diretriz
Brasileira de Insuficiência Cardíaca Crônica e Aguda.
Um homem de 60 anos, com antecedentes de hipertensão arterial sistêmica, começou a apresentar quadro de dor torácica em aperto de início súbito com irradiação para o dorso, com sudorese associada. Esse paciente apresenta pressão arterial em membro superior direito de 250 x130mmHg e ausência de pulso do membro superior esquerdo. Com base nessas informações, assinale a opção que apresenta a principal hipótese diagnóstica.
Um homem de 40 anos refere quadro agudo de dor súbita em região epigástrica e irradiação para todo o abdômen há cerca de 6 horas, vômitos claros no início e parada de eliminação de gases. No exame físico, apresentava contratura abdominal com sinais de irritação peritoneal. Com base nessas informações, qual exame complementar inicial deverá ser realizado?
Um militar de 23 anos, sem histórico de doença prévia conhecida, procura o serviço de pronto atendimento do Hospital Naval Marcílio Dias, acompanhado de sua mãe, referindo ter iniciado, há aproximadamente 10 dias, quadro de fraqueza e episódios de calafrios durante o dia. Há 1 dia, apresentou piora muito importante do quadro, associado à dispneia intensa, e não dormiu durante a noite, pois, sempre que se deitava, sentia-se sufocado e apresentava muita tosse com secreção rósea. Ao exame físico apresentava-se em regular estado geral, com falas entrecortadas pela dispneia, PA: 80x40mmhg, FC: 136bpm, FR: 42irpm, SATO2: 86% com macronebulização de O2: 6L/minuto, extremidades frias, palidez cutâneo mucosa, sudorese intensa, ritmo cardíaco regular e sopro sistólico 3+/6+ na área mitral. A ausculta pulmonar revela estertores bolhosos de ambos os pulmões e lesões puntiformes enegrecidas na extremidade do hálux direito e no dedo indicador da mão esquerda. Quando questionada sobre o histórico de saúde prévio do filho, a mãe relatou internação na infância por reumatismo. Com base nas informações apresentadas, assinale a opção correta de abordagem na sala de emergência.
A classificação proposta pela NYHA (New York Heart Association) é utilizada para estimar a gravidade da insuficiência cardíaca congestiva, baseando-se na limitação da tolerância aos esforços habituais. Desse modo, assinale a opção que define corretamente a classe funcional NYHA.
A situação hipotética a seguir contextualiza as questões 34 e 35. Leia-a atentamente.
Homem, 66 anos, com antecedente pregresso de hipertensão e doença renal crônica não dialítica, refere que, nos últimos dois meses, vem apresentando dispneia aos médios esforços, ortopneia e dispneia paroxística noturna; no momento está em uso hidroclorotiazida 25 mg/dia, anlodipino 10 mg/dia; e, atenolol 50 mg/dia. Traz os seguintes exames: Hb 14,5 g/dL; Cr 1,5 mg/dL; Ureia 45 mg/dL; K 4,5 mg/dL; e, Na 136. Ecocardiograma doppler: Fração de ejeção do ventrículo esquerdo de 35%; átrio esquerdo 42 mm (VR 20-40 mm). Disfunção sistólica moderada e hipocinesia difusa do VE; PSAP 30 mmHg. Ao exame físico apresentava: ausculta cardíaca em ritmo regular, bulhas normofonéticas em dois tempos. Presença de turgência jugular. Ausculta pulmonar com presença de crepitações finas em bases pulmonares; edema de membros inferiores 2+/4. Abdômen sem alterações; sinais vitais: PA 142 x 90 mmHg, FC 80 bpm, saturação de O2 96% em ar ambiente.
Considerando o caso clínico, marque V para as afirmativas verdadeiras e F para as falsas.
( ) Analisando o ecocardiograma do paciente, pode-se afirmar que ele apresenta sinais diretos de hipertensão pulmonar.
( ) O paciente é considerado classe funcional NYHA IV, pois apresenta ortopneia, dispneia paroxística; e, dispneia aos médios esforços.
( ) O paciente apresenta insuficiência cardíaca de fração de ejeção intermediária de provável etiologia hipertensiva.
A sequência está correta em
Um estudo foi realizado para avaliar o efeito de uma nova medicação na redução da pressão arterial sistólica em pacientes com hipertensão arterial. Foram selecionados aleatoriamente 200 pacientes para participar do estudo, sendo 100 alocados para o grupo controle e 100 para o grupo de intervenção. Após um período de tratamento de 12 semanas, a média da pressão arterial sistólica no grupo de intervenção foi de 126 mmHg (desvio padrão de 5 mmHg) e no grupo controle foi de 134 mmHg (desvio padrão de 6 mmHg). Com base nos resultados apresentados, assinale a alternativa correta.
Qual das alternativas abaixo representa a causa mais provável da presença de acidose metabólica com hiato aniônico aumentado em um paciente com hipotensão e hipovolemia?
Homem, 62 anos, com histórico de hipertensão arterial sistêmica e diabetes melito tipo 2, apresenta-se ao pronto-socorro com dor torácica súbita de forte intensidade, associada a sudorese e falta de ar. Ao exame físico, observa-se crepitação subcutânea em região cervical e torácica. ECG demonstra elevação do segmento ST em derivações anteriores. Exames laboratoriais revelam: troponina T de 2,5 ng/mL (valor de referência até 0,01 ng/mL), creatinina de 1,2 mg/dL (valor de referência 0,7-1,3 mg/dL), ureia de 35 mg/dL (valor de referência 10-50 mg/dL), sódio de 140 mEq/L (valor de referência 135-145 mEq/L) e potássio de 4,2 mEq/L (valor de referência 3,5-5,0 mEq/L). Radiografia de tórax evidencia pneumomediastino. Diante do caso clínico apresentado, qual o tipo de bias pode ocorrer no estudo que avalia a relação entre a administração de heparina em bolus seguida de infusão contínua versus administração de heparina em infusão contínua na mortalidade hospitalar de pacientes com infarto agudo do miocárdio?
Paciente de 75 anos apresenta-se com queixas de dispneia aos esforços e tonturas. Na ausculta cardíaca, nota-se um sopro sistólico ejetivo na região aórtica. O exame de ecocardiograma revela uma área valvar aórtica de 0,7 cm², gradiente máximo de 70 mmHg e fração de ejeção de 50%. Qual o principal fator de risco para mortalidade em pacientes com estenose aórtica grave?