Questões de Concurso
Sobre cardiologia e alterações vasculares em medicina
Foram encontradas 10.634 questões
Neste contexto, a contração sistólica e a dilatação diastólica das pupilas são um achado que eventualmente pode ser observado em estágios avançados da seguinte cardiopatia subjacente:
Considerando o corte de RFF, o critério atualmente aceito para definir uma lesão coronariana como hemodinamicamente significativa é
Quando associado a inibidores do fator Xa, os seguintes medicamentos estão associados ao aumento do risco de sangramentos, à exceção de um. Assinale-o.
As crises hipertensivas podem ser causadas por doenças subjacentes, como doença renovascular (por exemplo, estenose de artéria renal), doença do parênquima renal (por exemplo, _______________) e feocromocitoma.
Caso Clínico 7
Paciente de 67 anos de idade, admitido no departamento de emergência com queixa principal de “falta de ar”. História de dispneia em repouso iniciada abruptamente há mais ou menos 2 horas, acompanhado de 2 episódios de hemoptise. Diagnóstico recente de neoplasia maligna de próstata (ainda não iniciou tratamento).
Ao exame físico: abertura ocular lenta a estímulos verbais, gemente, localizando estímulos dolorosos. Sinais evidentes de desconforto respiratório, com frequência respiratória de 32 incursões por minuto, saturação periférica de oxigênio de 75%, ausculta pulmonar sem alterações. Frequência cardíaca 120bpm, pressão arterial 80x60mmhg, tempo de enchimento capilar lentificado, sem assimetria de pulsos. Membro inferior direito com edema 2+/4+. Evolui com parada cardiorrespiratória, tendo sido iniciadas manobras de ressuscitação cardiopulmonar (RCP).
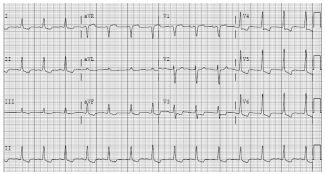
A seguir, o ritmo cardíaco apresentado no monitor:
Após 3 ciclos de RCP, o paciente apresenta retorno da circulação espontânea. No entanto, persiste com instabilidade hemodinâmica (pressão arterial 85x45mmHg e tempo de enchimento capilar lentificado), a despeito de reposição volêmica e uso de drogas vasoativas (noradrenalina e dobutamina). Exames que foram coletados na admissão evidenciavam: gasometria (pH 7,43; pO2 50mmHg; pCO2 22mmHg; bic 14mEq/L), Hb 13g/l, leucócitos 11600/mm3 (sem desvio), plaquetas 170.000/mm3, ureia 55mg/dl, creatinina 1,0mg/dl, sódio 138meq/l, potássio 4,0meq/l. Eletrocardiograma de 12 derivações abaixo. Ultrassonografia point of care evidencia imcompressibilidade da veia femoral direita. Ecocardiograma a beira leito evidencia sinais de sobrecarga de ventrículo direito (com ápice hipercinético em relação à parede livre).
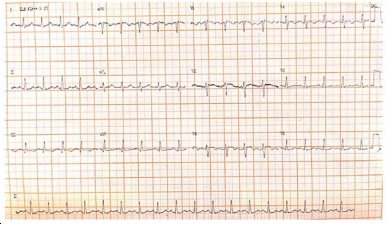
Diante do quadro apresentado, a conduta é
Caso Clínico 7
Paciente de 67 anos de idade, admitido no departamento de emergência com queixa principal de “falta de ar”. História de dispneia em repouso iniciada abruptamente há mais ou menos 2 horas, acompanhado de 2 episódios de hemoptise. Diagnóstico recente de neoplasia maligna de próstata (ainda não iniciou tratamento).
Ao exame físico: abertura ocular lenta a estímulos verbais, gemente, localizando estímulos dolorosos. Sinais evidentes de desconforto respiratório, com frequência respiratória de 32 incursões por minuto, saturação periférica de oxigênio de 75%, ausculta pulmonar sem alterações. Frequência cardíaca 120bpm, pressão arterial 80x60mmhg, tempo de enchimento capilar lentificado, sem assimetria de pulsos. Membro inferior direito com edema 2+/4+. Evolui com parada cardiorrespiratória, tendo sido iniciadas manobras de ressuscitação cardiopulmonar (RCP).
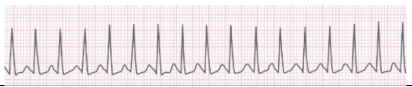
A seguir, o ritmo cardíaco apresentado no monitor:

Caso Clínico 2
Paciente de 65 anos, admitido em unidade de prontoatendimento com quadro de “cansaço” progressivo iniciado há 5 dias. Vinha “acordando com falta de ar e tosse”, porém nesta madrugada nem conseguiu “se deitar”. Refere ser portador de hipertensão arterial em uso de metoprolol 50mg 2x/dia, losartam 50mg 2x/dia e hidroclorotiazida 25mg/dia. Alega ter interrompido essas medicações há 2 semanas, por problemas financeiros.
Ao exame: paciente alerta, com muita dificuldade para falar,
porém colaborativo e obedecendo a comandos.
Expansibilidade torácica simétrica e bilateral, com presença de
tiragem intercostal e de fúrcula. Frequência respiratória de 30
incursões por minuto, estertores crepitantes até ápice à direita
e 2/3 inferiores a esquerda. Saturação periférica de oxigênio
82%. Frequência cardíaca de 120 batimentos por minuto,
presença de B3. Pressão arterial de 190x100mmHg (sentado).
Distensão jugular venosa evidente a 45 graus. Edema de
membros inferiores bilateral (3+/4+). Trouxe eco da última
consulta (há 2 meses) evidenciando fração de ejeção de 58,9%,
espessura septo 11mm, espessura parede de ventrículo
esquerdo 11mm, massa de ventrículo esquerdo 279g, diâmetro
átrio esquerdo 40mm, predomínio de onda atrial no enchimento
do ventrículo esquerdo, indicando alteração do relaxamento
(disfunção diastólica grau I). Exames colhidos na urgência
evidenciaram: eletrocardiograma em ritmo sinusal, com sinais
de hipertrofia ventricular esquerda; gasometria com pH: 7,59,
pO2: 50mmHg, pCO2: 24mmHg, bicarbonato: 22mEq/L,
bicarbonatos: 22; BNP (peptídeo natriurético do tipo B) =
800pg/mL.
Caso Clínico 1
Paciente do sexo feminino, 62 anos, comparece assintomática
à unidade primária de saúde para consulta de retorno. É
portadora de diabetes mellitus há 5 anos, em uso de metformina
e glibenclamida. Sedentária. Na consulta anterior, há 4
semanas, a pressão arterial aferida em consultório era de
140x90mmHg. Ao exame físico, apresenta índice de massa
corpórea de 28kg/m2 e pressão arterial foi de 145x95mmHg.
Exames demonstraram: hemoglobina glicada de 7,3%,
creatinina plasmática de 1,0mg/dL, potássio plasmático de
4,0mEq/L, COLESTEROL LDL 140mg/dL.